همه چیز درباره دستگاه تولید مثل مردان و زنان

دستگاه تولید مثل انسان یکی از پیچیده ترین سیستم های بیولوژیکی است که نقش حیاتی در بقای گونه ها ایفا می کند. این سیستم از طریق فرآیند تولید مثل جنسی، امکان تولید نسل جدیدی از موجودات را فراهم می آورد که دارای برخی ویژگی های ژنتیکی از هر دو والدین هستند. دستگاه تولید مثل انسان شامل اندام ها و ساختارهای خاصی است که مرتبط با تولید گامت ها، تنظیم هورمونی و فرآیندهای بارداری می باشد. در این مقاله به بررسی جزئیات این سیستم، فرایند تولید گامت ها، انواع بیماری ها و اختلالات مرتبط با دستگاه تولید مثل و همچنین تشریح اندام های تولید مثل زنان و مردان خواهیم پرداخت.
مقدمه ای بر دستگاه تولید مثل
دستگاه تولید مثل انسان، جزء حیاتی برای بقای زندگی است و انواع مختلفی از فرآیندها و عملکردها را در بر می گیرد. این سیستم فرایند تولید مثل را تسهیل می کند که در آن دو فرد با همکاری یکدیگر، نسل جدیدی تولید می کنند که ویژگی های ژنتیکی هر دو والد را در خود جای می دهد. اصل بنیادی این سیستم، تولید گامت ها یا سلول های جنسی است که در نهایت به تشکیل نسل های جدید می انجامد.
دستگاه تولید مثل به طور کلی به دو نوع مردانه و زنانه تقسیم می شود که هر کدام شامل اندام ها و ساختارهای خاص خود هستند. این اندام ها تحت تأثیر هورمون ها قرار دارند و فعالیت های آن ها با یکدیگر مرتبط اند. علاوه بر این، دستگاه تولید مثل به طور نزدیکی با دیگر سیستم ها مانند سیستم غدد درون ریز و سیستم ادراری در ارتباط است، که این امر به هماهنگی و عملکرد بهتر آن کمک می کند.
ایجاد گامت
گامت ها، سلول های جنسی هستند که در فرایند تولید مثل نقش کلیدی ایفا می کنند. این سلول ها از طریق یک فرایند دو مرحله ای به نام میوز ایجاد می شوند. میوز شامل توزیع DNA تکثیر شده در یک سلول والد به چهار سلول دختر است. در این فرآیند، تعداد کروموزوم ها کاهش می یابد و گامت ها به صورت هاپلوئید تولید می شوند، به این معنی که هر کدام نیمی از تعداد کروموزوم های سلول والد را دارند.
در انسان، هر سلول جنسی شامل یک مجموعه کامل از ۲۳ کروموزوم است. زمانی که دو گامت (یکی از مرد و دیگری از زن) در طی باروری به هم ملحق می شوند، یک سلول دیپلوئید جدید با ۴۶ کروموزوم تشکیل می شود که شامل اطلاعات ژنتیکی هر دو والد است. این فرآیند نه تنها برای تولید مثل ضروری است، بلکه تأثیرات عمیقی بر تنوع ژنتیکی و سلامت نسل های آینده دارد.
اسپرماتوژنز
اسپرماتوژنز، فرآیند تولید سلول های اسپرم در دستگاه تولید مثل مردانه است و در بیضه ها رخ می دهد. این فرآیند شامل چندین مرحله است که هر یک به نوبه خود مهم بوده و به تولید اسپرم های بالغ و قابلیت باروری منجر می شود. ابتدا، سلول های بنیادی موجود در بیضه ها با تقسیم میتوزی، تعداد زیادی سلول مشابه ایجاد می کنند. سپس این سلول ها به مراحل بعدی میوز منتقل می شوند، جایی که فرآیند تقسیم و کاهش کروموزوم ها آغاز می شود.
در مرحله اول میوز، سلول ها به دو سلول دختر تقسیم می شوند، و در مرحله دوم به چهار سلول دختر دیگر تقسیم می شوند که به نام «اسپرماتید» شناخته می شوند. این اسپرماتیدها سپس از طریق فرآیندی به نام اسپرمیوژنز به سلول های اسپرم بالغ تبدیل می شوند. در این مرحله، اسپرماتیدها تغییرات ساختاری و شکلی قابل توجهی را تجربه می کنند، از جمله رشد یک دمی که ضروری برای حرکت اسپرم است.
تولید اسپرم به طور مداوم و در حجم بسیار بالا انجام می شود، به طوری که میلیون ها اسپرم باید در هر بار انزال آزاد شوند تا شانس باروری افزایش یابد. این فرآیند نه تنها نیازمند هماهنگی و تنظیم هورمونی است، بلکه تحت تأثیر عوامل محیطی و سلامتی نیز قرار دارد که می تواند کیفیت و کمیت اسپرم تولید شده را تحت تأثیر قرار دهد.
اوژنز
اوژنز، فرآیند تولید سلول های تخم یا اووم در دستگاه تولید مثل زنانه است که در تخمدان ها اتفاق می افتد. این فرآیند نیز شامل مراحل میوز برای کاهش تعداد کروموزوم ها و تولید گامت های هاپلوئید می باشد. اوژنز در مقایسه با اسپرماتوژنز، ویژگی های خاص خود را دارد که از جمله آن می توان به تقسیم نامتقارن سلول ها اشاره کرد.
در مرحله اول میوز، سلول های تخم به دو سلول دختر تقسیم می شوند که یکی از آن ها تبدیل به یک اووسیت بزرگ می شود و دیگری به عنوان سلول های قطبی (polar bodies) شناخته می شود که کوچک تر هستند و به تدریج تجزیه می شوند. این تقسیم نامتقارن سبب می شود که تنها یک اووسیت بالغ که به نام اووسیت ثانویه شناخته می شود، باقی بماند. این اووسیت ثانویه تنها در صورت بارور شدن توسط اسپرم، مرحله دوم میوز را تکمیل می کند و به یک تخمک بالغ تبدیل می شود.
تولید اووسیت ها به طور دوره ای و در طول چرخه قاعدگی زنان انجام می شود. در هر دوره قاعدگی، معمولاً یک یا دو اووسیت آزاد می شود و در صورتی که باروری صورت پذیرد، اووسیت به تخمک تبدیل می گردد و در محیط رحم، آماده رشد و توسعه جنین خواهد بود.
اوژنز نه تنها در تأمین گامت ها برای تولید مثل اهمیت دارد، بلکه تأثیرات عمیقی بر روی سلامت باروری و تنوع ژنتیکی نسل های آینده دارد. شرایط محیطی، تغذیه و وضعیت سلامتی می توانند بر این فرآیند تأثیرگذار باشند و در نتیجه بر کیفیت و قابلیت باروری اووسیت ها اثر بگذارند.
بیماری های دستگاه تولید مثل
دستگاه تولید مثل انسان به دلیل پیچیدگی و حساسیتی که دارد، ممکن است تحت تأثیر انواع بیماری ها و اختلالات قرار گیرد. این بیماری ها می توانند تأثیرات متنوعی بر باروری، سلامت جنسی و عملکرد عمومی این سیستم داشته باشند. برخی از بیماری های شایع در این زمینه شامل سرطان ها و اختلالات هورمونی است.
در زنان، اختلالات مختلفی ممکن است بر دستگاه تولید مثل تأثیر بگذارد. یکی از این اختلالات، اندومتریوز است که در آن بافت اندومتریوم (بافت پوششی رحم) به خارج از رحم گسترش می یابد و باعث درد شدید و مشکلات باروری می شود. همچنین، کیست های تخمدانی، پولیپ های رحمی و افتادگی رحم از دیگر بیماری های شایع در زنان هستند که نیاز به توجه پزشکی دارند.
در مردان، دستگاه تولید مثل ممکن است تحت تأثیر اختلالاتی مانند پیچ خوردگی بیضه ها، فعالیت ناکافی بیضه ها که به آن هیپوگونادیسم گفته می شود، و بزرگ شدن غده پروستات قرار گیرد. مشکلاتی مانند هیدروسل (تورم کیسه بیضه) و التهاب اپیدیدیم نیز می توانند بر باروری و کیفیت اسپرم تأثیر بگذارند.
تشخیص به موقع و درمان مناسب این بیماری ها می تواند در حفظ سلامت دستگاه تولید مثل و بهبود کیفیت زندگی افراد مؤثر باشد. مراجعه به پزشک برای بررسی های منظم و انجام آزمایش های لازم، می تواند به شناسایی و مدیریت این اختلالات کمک کند.
اندام های تولید مثل
اندام های تولید مثل در انسان به دو دسته اصلی تقسیم می شوند: اندام های تولید مثل اولیه و اندام های تولید مثل ثانویه. اندام های اصلی تولید مثل شامل گنادها هستند که وظیفه تولید گامت ها و هورمون ها را بر عهده دارند. در مردان، گنادها شامل بیضه ها هستند که اسپرم تولید می کنند، و در زنان، تخمدان ها که تخمک ها را تولید می کنند.
علاوه بر گنادها، هر دستگاه تولید مثل شامل اندام ها و ساختارهای دیگری است که در رشد و بلوغ گامت ها و همچنین فرآیند باروری نقش دارند. این اندام ها به قسمت های خارجی و داخلی تقسیم می شوند:
- اندام های تولید مثل مردانه:
- بیضه ها: گنادهای مردانه که اسپرم و هورمون های جنسی تولید می کنند.
- پنیس: اندام اصلی جنسی که در حین مقاربت، اسپرم را به واژن منتقل می کند.
- اسکروتون: کیسه ی خارجی که بیضه ها را در خود جای داده و دما را برای تولید اسپرم کنترل می کند.
- اپیدیدیمیس: محلی که اسپرم ها بالغ می شوند و ذخیره می گردند.
- غدد جنسی: غده های مختلفی که مایع منی را تولید و به اسپرم کمک می کنند تا از بدن خارج شود.
- اندام های تولید مثل زنانه:
- تخمدان ها: گنادهای زنانه که تخمک و هورمون های جنسی را تولید می کنند.
- رحم: محلی که تخمک بارور شده رشد و توسعه می یابد.
- لوله های فالوپ: مجراهایی که تخمک ها را از تخمدان ها به رحم منتقل می کنند و محل باروری معمولی هستند.
- واژن: کانالی که از رحم به بیرون بدن امتداد دارد و محل ورود اسپرم در حین مقاربت است.
- خارجی ترین اندام ها: شامل لب های بزرگ و کوچک، و کلیتوریس که نقش مهمی در تحریک جنسی دارند.
این اندام ها به صورت هماهنگ عمل می کنند تا فرآیند تولید مثل به طور مؤثر انجام شود و به بهداشت و سلامت باروری هر فرد کمک کنند.
دستگاه تولید مثل زنان
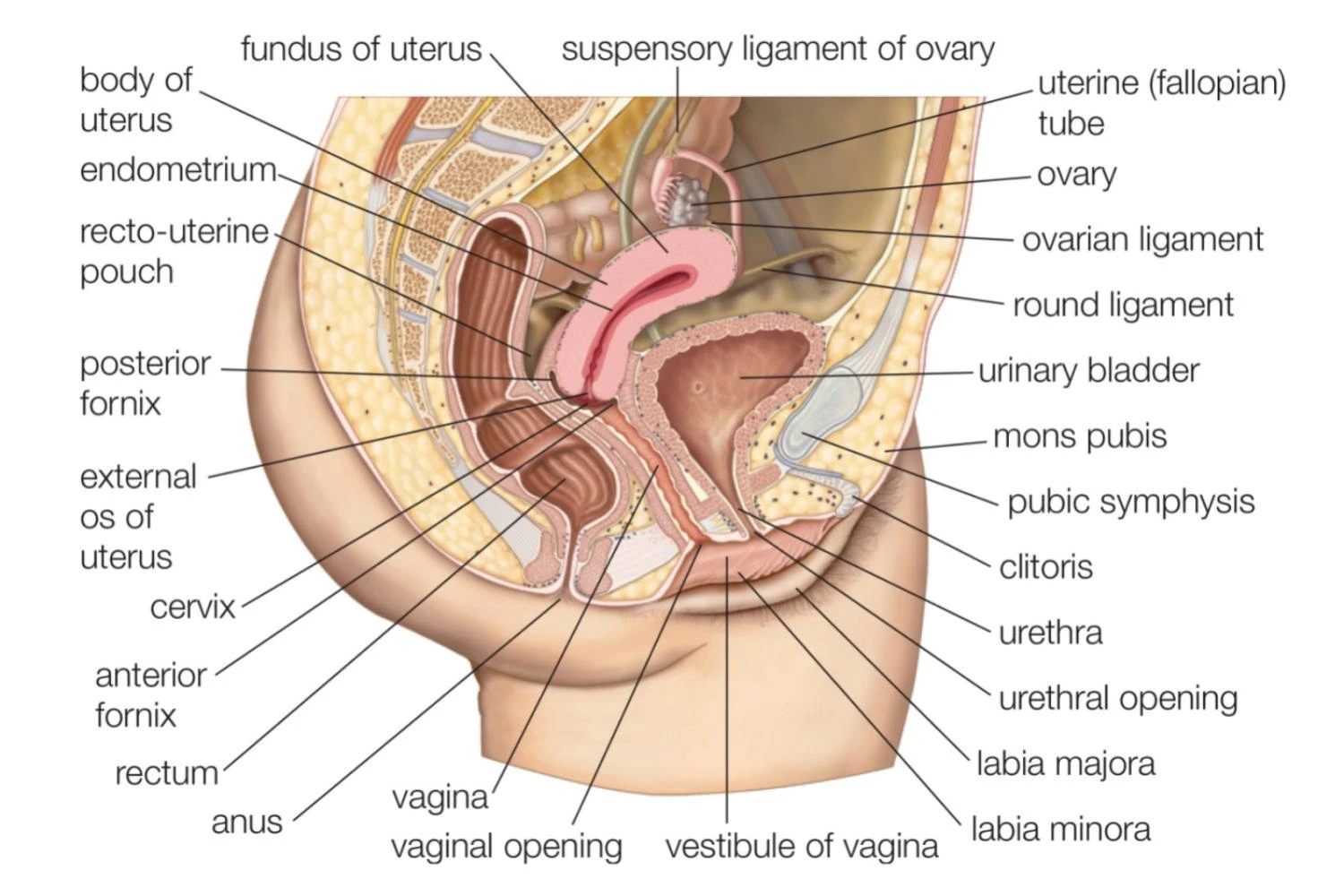
دستگاه تولید مثل زنان شامل مجموعه ای از اندام ها و ساختارها است که برای تولید تخمک، باروری و پشتیبانی از رشد جنین طراحی شده اند. این سیستم به طور طبیعی برای پذیرش و پرورش نسل های جدید عمل می کند و شامل هر دو اندام داخلی و خارجی می شود.
از جمله اندام های اصلی دستگاه تولید مثل زنان می توان به موارد زیر اشاره کرد:
- تخمدان ها: این اندام ها مسئول تولید تخمک ها و هورمون های جنسی مانند استروژن و پروژسترون هستند. تخمدان ها به طور معمول در هر چرخه قاعدگی یک تخمک را آزاد می کنند.
- لوله های فالوپ: این لوله ها تخمک ها را از تخمدان ها به سمت رحم هدایت می کنند. باروری معمولاً در این لوله ها اتفاق می افتد، جایی که اسپرم و تخمک به هم ملحق می شوند.
- رحم: رحم، اندام گلابی شکلی است که تخمک بارور شده در آن رشد می کند. دیواره رحم حاوی بافتی است که در طول بارداری به عنوان محیطی محافظت کننده برای جنین عمل می کند.
- گردن رحم: این بخش از رحم به واژن متصل می شود و نقش مهمی در تنظیم ورود و خروج مواد به رحم ایفا می کند. گردن رحم در دوره باروری، مخاطی شفاف و رقیق تولید می کند که به اسپرم ها کمک می کند تا به تخمک برسند.
- واژن: این کانال عضلانی و کشسانی است که از رحم به بیرون بدن امتداد دارد و علاوه بر این که محل ورود اسپرم در حین مقاربت است، به عنوان مسیر خنک کردن خون قاعدگی نیز عمل می کند.
دستگاه تولید مثل زنان همچنین تحت تأثیر هورمون ها قرار دارد که تنظیم چرخه قاعدگی و باروری را انجام می دهند. تغییرات هورمونی در طول زندگی زنان، به ویژه در دوران بلوغ، بارداری، و یائسگی تأثیرگذار است. توجه به سلامت این سیستم برای باروری و کیفیت زندگی زنان بسیار مهم است.
دستگاه تولید مثل مردان
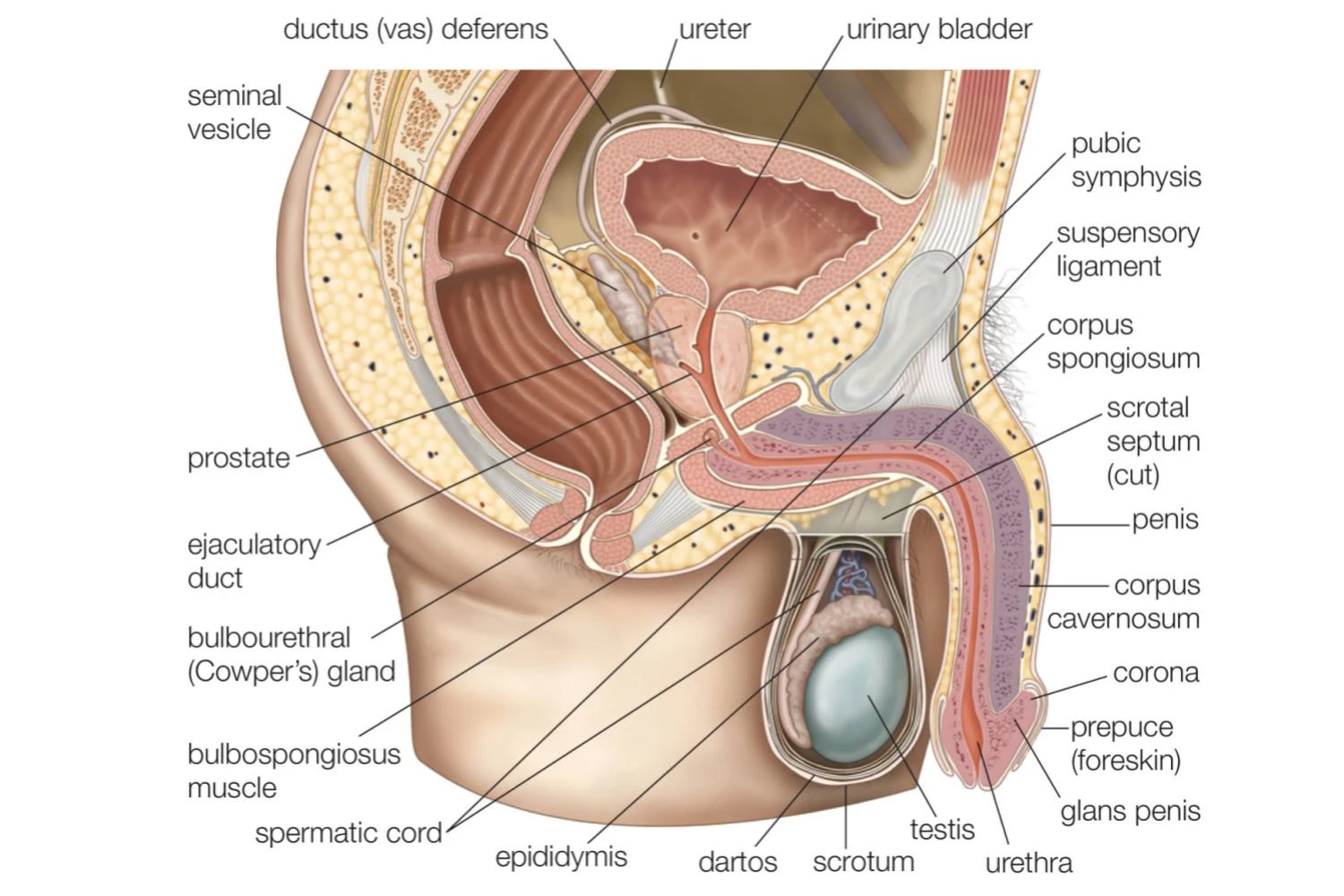
دستگاه تولید مثل مردان مجموعه ای از اندام ها و ساختارها است که وظیفه تولید اسپرم و هورمون های جنسی را بر عهده دارند. این سیستم به طوری طراحی شده که بتواند به طور موثر و کارآمد در فرآیند باروری دخالت کند و شامل اندام های داخلی و خارجی می شود.
از جمله اجزای اصلی دستگاه تولید مثل مردان می توان به موارد زیر اشاره کرد:
- بیضه ها: این اندام ها گنادهای مردانه هستند که مسئول تولید اسپرم و هورمون های جنسی مانند تستوسترون می باشند. بیضه ها در حالت طبیعی در خارج از بدن قرار دارند تا دما برای تولید اسپرم در سطح مطلوبی حفظ شود.
- اپیدیدیمیس: این ساختار که در بالای بیضه ها قرار دارد، محل ذخیره و بلوغ اسپرم ها است. اسپرم های تولید شده در بیضه ها به اپیدیدیمیس منتقل می شوند تا فرایند بلوغ و قابلیت حرکت به طور کامل انجام شود.
- لوله های دفرانس (Vas deferens): این لوله ها اسپرم ها را از اپیدیدیمیس به سمت پروستات و غدد جنسی منتقل می کنند. این مسیر به اسپرم این امکان را می دهد که تا زمان انزال در دستگاه تولید مثل باقی بماند.
- غدد جنسی: شامل غده پروستات و غدد سمینی (seminal vesicles) هستند که مایعاتی تولید می کنند که اسپرم را تغذیه کرده و به آن انرژی می دهند. این مایعات در هنگام انزال به هنگامی که اسپرم از طریق لوله ادراری خارج می شود، به آن ملحق می شوند.
- پنیس: این اندام مسئول انتقال اسپرم به داخل واژن در حین مقاربت است. پنیس از بافت های خاصی تشکیل شده که می توانند در نتیجه تحریک جنسی متورم و سخت شوند.
- اسکروتون: کیسه ای که بیضه ها را در خود جای می دهد و شامل بافتی است که دما را برای تولید اسپرم کنترل می کند. دما باید زیر دمای بدن باشد تا اسپرم ها به درستی تولید شوند.
دستگاه تولید مثل مردان تحت تأثیر هورمون ها قرار دارد و تغییرات هورمونی می تواند بر کیفیت و کمیت اسپرم و همچنین عملکرد جنسی تأثیر بگذارد. سلامت این سیستم برای باروری و کیفیت زندگی مردان بسیار حیاتی است. توجه به بهداشت و بررسی منظم سلامت این سیستم می تواند به شناسایی مشکلات و اختلالات کمک کند.
- آناتومی
- زیست شناسی
- علم
- پزشکی و سلامت